Home → Autoinflamatorias y Autoinmunes
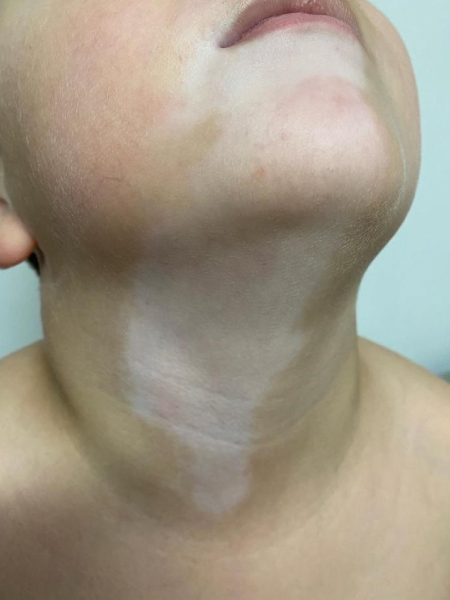
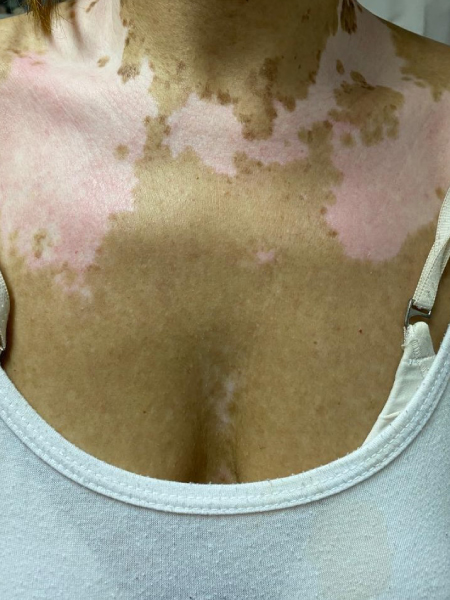
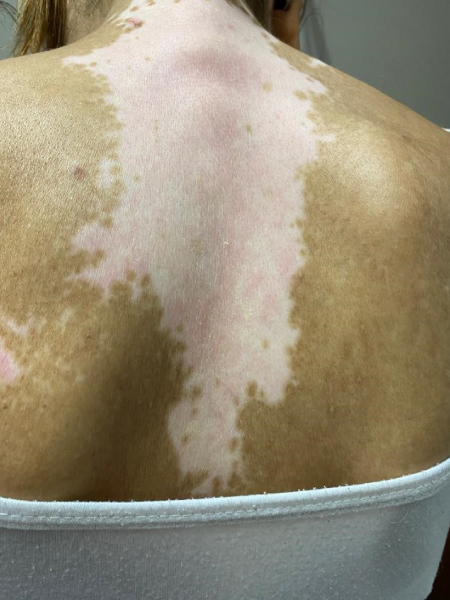
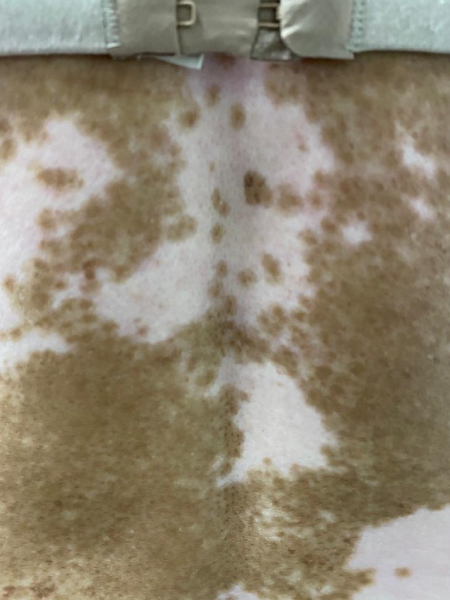
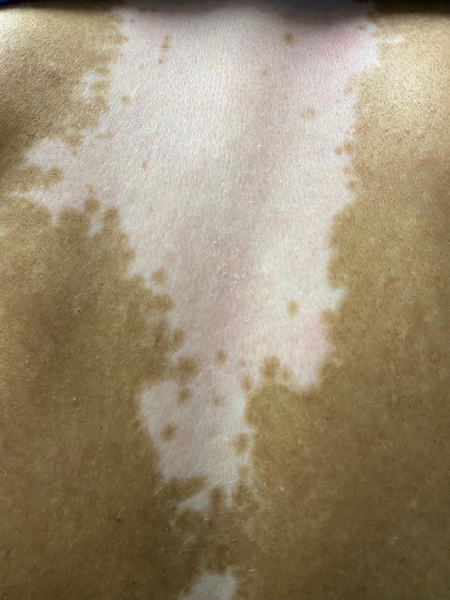
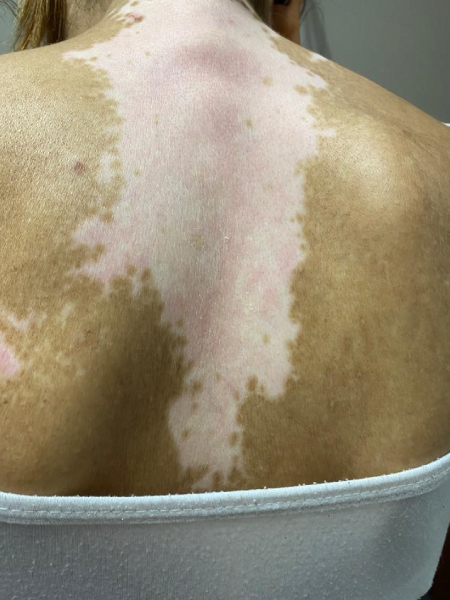
El vitiligo es un desorden pigmentario adquirido, autoinmune, benigno, de curso indolente, constituida por la aparición de lesiones maculosas acrómicas (blancas) en cualquier sector del tegumento, con alto impacto psicosocial en el paciente, frecuentemente asociado a otros procesos autoinmunes como problemas tiroideos, diabetes o enfermedad celíaca.
DIAGNÓSTICO.
Es un proceso de diagnóstico eminentemente clínico, aunque en algunas ocasiones puede ser necesaria la biopsia para la diferenciación con otros procesos pigmentarios.
ALGUNAS IDEAS QUE PUEDEN AYUDAR AL PACIENTE.
No esconda su problema. No deje de visibilizar su problema, exteriorícelo, puede ayudarlo psicológicamente, a aceptar su enfermedad y a convivir de una manera más amigable con ella. Sepa que 2 a 3 de cada 100 personas la padecen igual que usted, no se encuentra aislado.
Busque ayuda. Existen muchas alternativas de tratamiento, los médicos especialistas conocemos su enfermedad e investigamos distintas maneras de ayudarlo.
No se automedique. No utilice alternativas que no se han demostraron efectivas, consulte con un médico dermatólogo, porque el vitiligo pertenece a su territorio específico y lo conoce. No permita que personas sin conocimientos específicos y sin títulos profesionales le indiquen soluciones mágicas.
Es sólo una mancha. El vitiligo no afecta órganos internos, no es cáncer, no genera riesgo de vida, pero si puede avisar sobre la posibilidad de estar padeciendo otras autoinflamatorias/enfermedades, por lo que es necesario acudir al médico especialista, quien no sólo dará tratamiento a su enfermedad, además investigará sobre posibles comorbilidades.
CLINICA.
Se presenta como manchas blancas o despigmentadas, bien delimitadas, redondas, ovales o lineales, cuyo tamaño puede rondar desde milímetros a centímetros, con el tiempo pueden crecer centrifugamente de modo impredecible. Puede afectar más frecuentemente manos, antebrazos, pie y cara y, en esta, perioral y periorbicular.
Las variantes clínicas son:
Vitiligo Tricrómico. Caracterizado por un halo hipopigmentado, entre un área acrómica central y la periferia pigmentada. El área intermedia evoluciona hacia despigmentación total. Esto resulta en 3 tonos de piel. Su ocurrencia depende del tipo de piel del paciente
Vitiligo Inflamatorio Marginal. Una variedad muy infrecuente, que presenta un área externa eritematosa pruriginosa.
Vitiligo Cuadricrómico. Una variante que refleja la aparición de un área de color marrón oscuro en región perifolicular en situación de repigmentación.
Esta enfermedad también puede clasificarse en dos grandes grupos: segmentarías y no segmentario. Aunque también es posible clasificarlo en localizado, cuando afecta una sóla área del cuerpo, o diseminando, cuando compromete más de un área corporal. Pero la primera de ellas es la más utilizada por los médicos.
Vitiligo Segmentario. Esta forma presenta lesiones típicas que transcurren a través de una de las líneas de Blaschko. Es unilateral, y nunca atraviesa la línea media del cuerpo. Generalmente es de inicio temprano y progresa rápidamente en el área afectada. Aunque este puede detenerse y permanecer estable a lo largo del tiempo. Esta variedad no se asocia a trastornos tíroideos u otras enfermedades autoinmunes.
Vitiligo No Segmentario. Este un término que engloba a todas las variantes de Vitiligo que no sean segmentarias. Estas variantes están más asociadas a autoinmunidad e inflamación, tal es el caso de formas como el halo nevus.
TRATAMIENTO ORAL.
CORTICOSTEROIDES.
En varios estudios con gran número de casos, con régimen oral minipulso (OMP) con Betametasona/Dexametasona 2.5-5mg/día, dos días seguidos, por semana, con una duración de 2-6 meses, en cuadros de Vitiligo inestable, se logró interrumpir su progresión en más del 80%, y se consiguió signos de repigmentación en la misma proporción.
CICLOSPORINA.
Las series de casos que probaron Ciclosporina, lo hicieron con esquema clásico de 3mg/kg, por 12 semanas, observándose una progresión del 61% y mejoría evidente del Vitiligo Área and Severity Index (VASI).
METOTREXATE.
Hay muy poca evidencia al respecto, pero en un estudio abierto de 50 casos, la dosis utilizada es de 10mg/semana, asociado a minipulso oral de corticosteroides (OMP) con dexametasona 2.5mg/bisemanal. Puede utilizarse asociado con OMP o sólo cuando los corticosteroides están contraindicados. Se ha visto una reducción del Vitiligo Disease Activity (VDA).
MINOCICLINA.
Es un antibiótico de la familia de las tetraciclinas, tiene propiedades antiinflamatorias e inmunomoduladoras y, además, posible rol en la destrucción de radicales libres, lo que podría sugerir su capacidad de salvar al melanocítico de su destrucción por el estrés occidativo in vitro.
Se ha observado el freno en el avance de la enfermedad en un grupo de 32 pacientes con 100mg/día. Con este esquema se ha observado reducción en VDA y en VASI con significativa repigmentación.
Sin embargo, en estudios prospectivos, randomizados comparativos se observó mayor eficacia repigmentante con UVB-NB, y obtención de la estabilidad de la enfermedad en el tratamiento de Vitiligo inestable (76.1% con UVBnb vs 33.3% con minociclina). Esto demuestra que la minociclina es inferior en efectividad a UVB, pero es importante saber que la minociclina monoterapia es comparable a corticosteroides OMP, y puede ser de gran ayuda cuando la fototerapia UVB no es factible.
AFAMELANOTIDE.
Es un análogo de la hormona alfa-melanocito estimulante, uniendo al receptor de la melanocortina-1, estimulando la melanogenesis, siendo usada con adyuvante de fototerapia. Esta asociación es un promotor de la estimulación y la proliferación melanocítica. En el estudio más importante realizado hasta el momento, donde se asoció UVB-NB con Afamelanotide en implante subcutáneo de 16mg, la repigmentación fue evidentemente superior a aquella como monoterapia, siendo esto más visible en fototipos IV-VI.
Los efectos adversos más frecuentes son eritema, prurito, náuseas, cefaleas e hipercromia de la piel no afectada.
INHIBIDORES DE JANUS KINASA.
La escasa información existente los muestra como adyuvantes para mejorar la respuesta repigmentante de la fototerapia. INF-gamma induce la expresión de CXCL-10 en queratinocitos, ha sido propuesto como intermediario en la despigmentación en vitiligo. Todo esto se produce a través de JAK. Por todo esto, se ha postulado a Tofacitinib para inhibir la expresión de INF-gamma, y reducir de esta manera, la expresión de CXCL-10, resultando en repigmentanción.
Los escasos resultados positivos, la inaccesibilidad por sus costos y la posible carcinogenesis asociada los relega ante otras alternativas de tratamiento.
En investigación (Leer Más)

Nuestra Institución ha firmado un acuerdo con la Empresa Pharmexx, encargada de gerenciar ... (Leer Más)
El CANCER DE PIEL se clasifica de acuerdo a la célula originaria del mismo. (Leer Más)
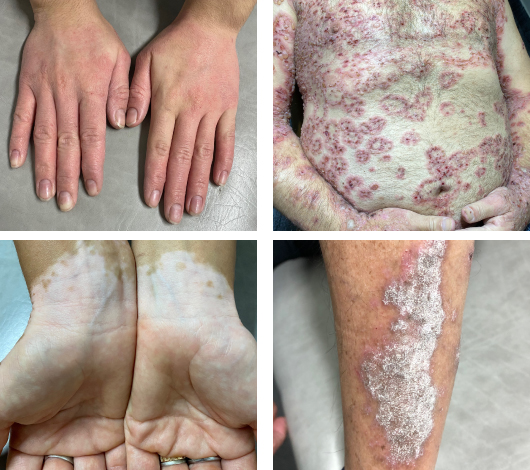
Enfermedad inflamatoria crónica de la piel que produce lesiones escamosas engrosadas e inflamadas. (Leer Más)

Hiperhidrosis, Depilación Laser, Mesolifting/Mesoglow, Presoterapia secuencial... (Leer Más)

PAMI, OSDE Binario, ACA Salud, ACCORD Salud, Unión Personal, IOMA, Poder Judicial. (Leer Más)

La luz ultravioleta forma parte del espectro de radiación de la luz solar, la que al descomponerse a través de un prisma. (Leer Más)
¿Es malo que los dedos me cambien de color con el frio? (Leer Más)

¿QUE ES LA CRIOCIRUGÍA? (Leer Más)

Hemos decidido darle al cabello y, a las enfermedades que lo aquejan, la importancia que se merece... (Leer Más)